糖尿病足是糖尿病严重的终末期并发症。换药是糖尿病足治疗和管理的重要环节,也是对糖尿病伤口管理护士专业技能的考验。糖尿病患者一旦并发足部病变,往往伴随着很多内科问题,包括冠心病、脑梗、下肢血管狭窄、神经病变、伤口感染、低蛋白血症、电解质紊乱、血糖急剧升高等等。对患者伤口治疗不仅仅是对创面本身的处理,还需关注患者全身状况,进行综合治疗。最近我科诊治的一例糖尿病足患者,在换药和治疗的过程中观察到的创面变化并分析如下:
患者男性,53岁,确诊糖尿病19年,双足破溃3月余。
患者确诊糖尿病19年,未规律服药和血糖监测,血糖控制不佳,2022年12月出现双足水泡,自行刺破后出现感染伴渗出,于外院住院治疗,好转后出院。出院后仍反复出现足部多处水疱,患者再次自行刺破后感染,后至我院就诊并收治入院。
入院诊断:双侧糖尿病足伴感染(Wagner 3级);2型糖尿病
入院当日的伤口如下图所示:
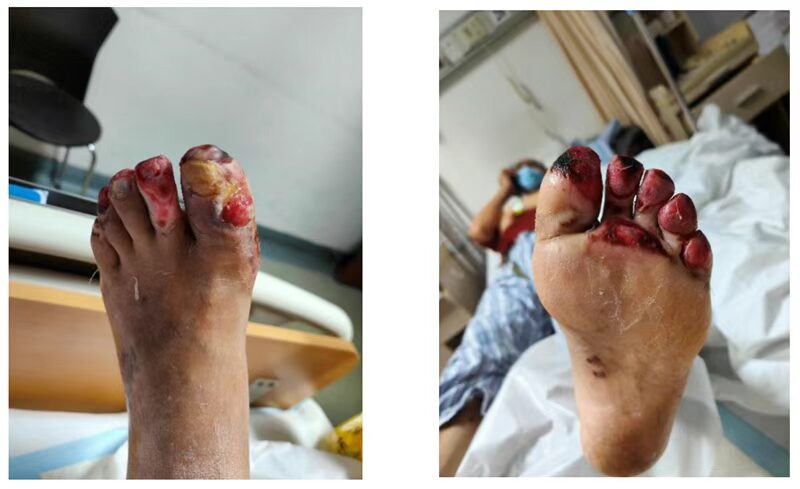
查体:患者的伤口较新鲜,皮温升高,有肉芽组织增生,足背动脉搏动好;
检查:下肢CTA检查:双下肢血管远端稍纤细;
伤口治疗:液体敷料清洁伤口,银离子敷料抗感染,抬高患肢制动
入院后伤口改变,足趾皮肤逐步发黑,如下图所示:
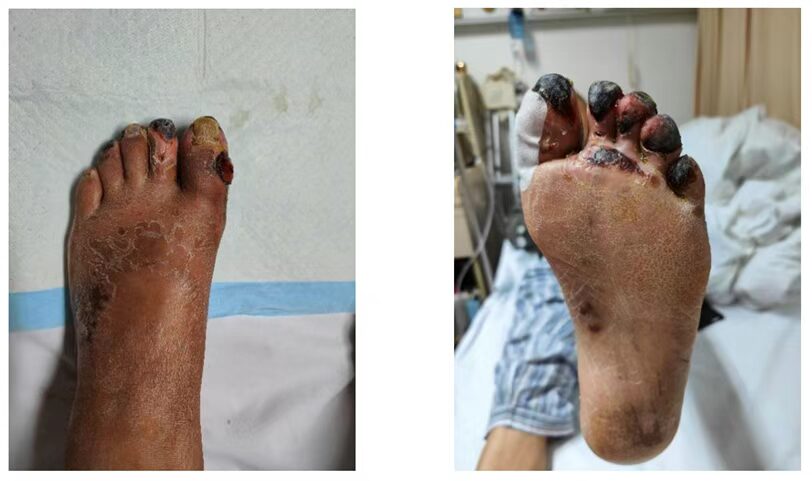
问题:患者的伤口属于新鲜伤口,换药时有明显的出血现象。经换药及抗感染后炎症指标逐步下降,下肢血管未见明显阻塞,血管脉搏良好,为何会出现发黑的坏疽现象?
原因分析:
1.患者虽然下肢没有明显的血管阻塞,早期感染造成皮温升高,感染控制后皮温下降,低于室温,存在微循环不良的现象。
2.入院后嘱患者抬高制动,肢体末端的血供相对不足。
3.患者入院后监测血压偏低,处于100-110/55-60mmHg之间,同时因行动不便饮水较少,可能导致血容量较低,造成足部微循环不良。
4.慢性炎症状态,血管内皮容易出现损伤并诱发微血栓形成。
处理:
1.嘱患者停止下肢抬高制动,定时下垂;
2.给予脂溶性维生素及水溶性维生素补液等扩容治疗;
3.密切观察皮温情况及肢体末端的颜色,有无继续发黑现象;
4.完善检查,排除房颤、血管炎等内科疾病;
5.加强抗血小板和扩血管治疗;
6.完善足MRI检查,排查深部脓腔
结果:
给予上述干预措施后,血压稳定在120∽125/70∽75mmHg之间,足趾发黑局限,无进展。
护理体会总结:
糖尿病足的创面的管理需要结合患者的全身情况综合分析,特别是糖尿病足患者常常合并较多的风险因素。当患者足部出现不利创面愈合的变化,例如皮肤发黑、末梢循环变差、下肢水肿等,应及时与医生沟通并分析查找原因。该病人的伤口外观新鲜,看似在伤口床的准备阶段,应该进入到伤口生长期,但实际情况是伤口出现了皮肤部分坏疽,通过这一病例的护理体会,糖尿病足护理的过程中应该需要更细心,更专业,多问些为什么,善于分析总结经验与教训,为提高护理质量,改善患者预后。
作者:庄 鵷 内分泌科副主任护师
校稿:朱小明 内分泌科副主任医师
复旦大学附属华山医院糖尿病足MDT团队
内容转载自@慢伤前沿公众号!
