
我们是否在通过防止大截肢来挽救生命?与肢体挽救相比,大截肢是否加速了糖尿病患者的死亡?
目前,溃疡和截肢显然与死亡率增加相关联。糖尿病患者首次溃疡后的五年死亡率约为 40%,而大截肢后为 52% 至80%【1,2】。此外,在多项研究中,近端截肢与死亡有关【3-10】。
如果直接比较这些比率,表面上看来,大截肢确实加速了死亡。甚至似乎截肢水平越往上,死亡率就越高【3-10】。然而,上述数据不是随机研究的结果,出于伦理原因,可能永远不会有随机研究。这些是观察性研究,这意味着这些患者的疾病负担(糖尿病及其相关的合并症)也可能更高。
患有肾脏疾病、高龄和外周动脉疾病(PAD)的患者在截肢后表现出更高的总体死亡率,这表明患者的健康状况严重影响其结局【11】。此外,心血管疾病是这些个体死亡的主要原因。在各种因素交织的情况下,因果关系变得不可能阐明。
作为保肢专家,我们并不是唯一面临这个难题的人。内分泌学家在胰岛素和死亡率增加方面也发现了同样的困境【12】。事实上,胰岛素剂量的增加也与死亡率增加有关【13】。当然,有人可能会说胰岛素增加了死亡率,但一个更合理的解释似乎是那些需要胰岛素(和更高剂量的胰岛素)的人不那么健康。同样,截肢可能有关联性,但不是死亡的真正罪魁祸首。
为什么截肢会导致死亡率增加?
如果截肢与病人的死亡有关,那么下一个问题是为什么?
一种理论认为,截肢后体重减轻会导致心肺功能改变。创伤性截肢后,心肌收缩力的降低可能会很明显【14】。此外,大截肢后代谢需求较高,尽管这可能在年轻和有活力的患者中并非算一个因素【15,16】。除了支持这一理论的研究所固有的许多方法学缺陷之外,另有更合乎逻辑的综述认为这一理论可能无法完全解释死亡率的增加。这项研究似乎表明,患者只是为了代偿而缓慢行走。
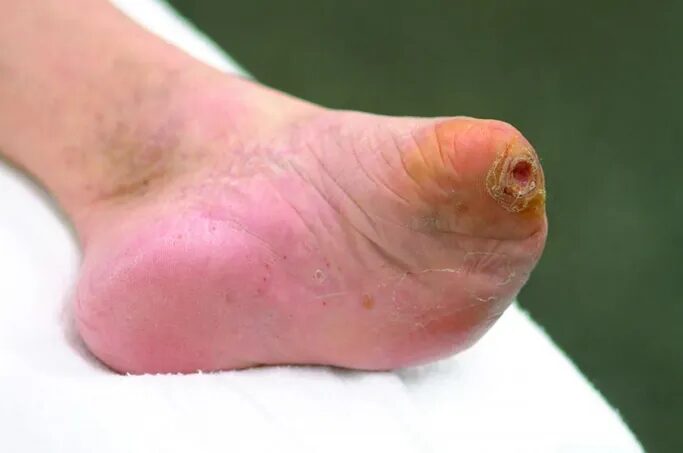
有几项研究发现活动状态可能与死亡有关联【17,18】。大约三分之一的患者在大截肢后不会再次行走,在老年人和肾功能受损者中,在大截肢后将不再行走的比例更高【18,19】。研究人员发现,那些在大截肢后能够行走的人的五年死亡率为30%,而那些术后无法行走的人的五年死亡率则高达69%【18】。有趣的是,这项研究还注意到,在大截肢的患者中,活动状态有了整体增加,从术前45%增加到术后63%。与PAD或肾脏疾病不同,改善行走状态可能是医生可以干预和改善死亡率的一个方面。认识到行走可能是死亡率的一个关键影响因素可能会导致不同的选择。有时这可能意味着更多的肢体挽救尝试,而其他病例可能更有利于早期截肢。
确定何时截肢是更好的选择
对事实的客观审查可能有助于我们的决策,但情感体验也会影响我们的选择。以一位患有终末期肾病(ESRD)、糖尿病和跟骨骨髓炎的老年绅士为例。磁共振成像(MRI)显示,近一半的跟骨后部似乎被感染。我们向他提供了积极的部分跟骨切除术与大截肢术两种选择。与大多数患者经常做的那样,他选择接受保肢手术,尽管积极切除有失去肢体功能的潜在风险。
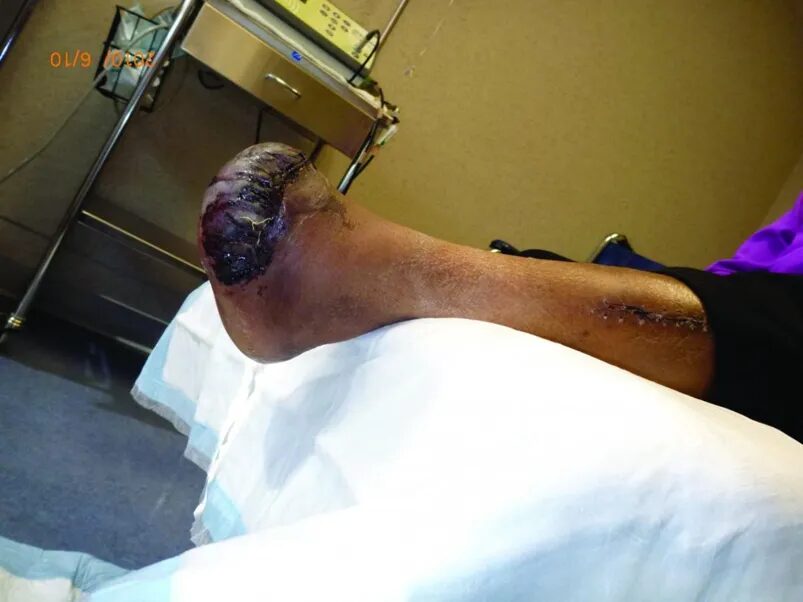
术后,他持续疼痛,需要使用镇痛药,并且在医院卧床接受抗生素治疗。然而,他患上了肺炎,随后死于与呼吸系统疾病相关的并发症。
人们可以认识到帮助这名患者的意图,但人们也可能想知道大截肢是否会有更快的恢复和更好的疼痛控制,从而减少呼吸抑制并降低肺炎的风险。我们永远无法确定我们是否应该更加努力地追求大截肢,因为这很可能没有任何区别。
对于缺乏行走的后果是显而易见的。直觉上,从“用进废退”的习语中我们似乎已经知道这一点。对于已经过着久坐不动的生活方式的患者而言,活动减少可能是最后一根稻草。有趣的是,Wukich及其同事研究发现在大截肢后的活动患者中,五年死亡率为30%,这与任何截肢前溃疡后约40%的死亡率非常相似【1,18】。
如果非活动状态是预测事件,而不是截肢,那么必须将其视为治疗的一部分。我们经常建议该人群在手术后长期不负重。小截肢,如经跖骨截肢,经常表现出愈合不良和再截肢发生率较高【11】。然而,如果手术成功,经跖骨截肢的行走率也很高【20】。
因此,通过正确的患者选择,对于术前可以行走的患者,小截肢通常是优选。相反,如果小截肢后失败的风险非常高,那么可以考虑进行大截肢,以使患者在术后有最佳行走机会,而不是由于保肢尝试失败而长时间不能负重。Charcot关节病尤其具有挑战,因为所有治疗方案都需要长时间不负重。
未来,旨在提高治疗阶段活动能力的干预措施不仅可能改善行走状态,还可能改善死亡率。
结论
死亡率随着近端截肢的增加而增加,但与死亡相关的其他危险因素的发生率也随之增加。相反,行走状态可能是这些人加速死亡的罪魁祸首。这种优先级的重新排序可能会改变我们为了患者的利益而看待保肢的方式。因此,为了改善术后行走和死亡率,下一步可以考虑在围手术期(截肢前和术后马上)安排物理治疗。希望有相关研究来质疑或验证这种可能性。
内容转载自@慢伤前沿公众号!
