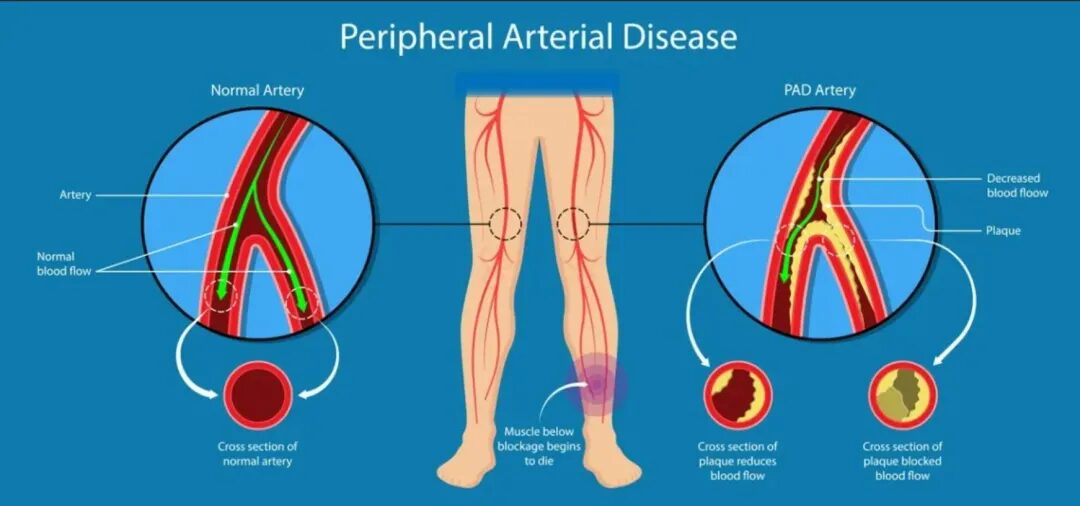
外周动脉疾病(PAD)是指上肢和下肢外周血管的部分或完全阻塞。它通常作为冠状动脉和脑动脉系统性动脉粥样硬化的一部分发生。在可预见的将来,PAD的患病率预计将继续增加,因为其主要危险因素的发生率将上升。难愈性溃疡,截肢和身体残疾是其一些主要并发症。糖尿病 (DM) 仍然是 PAD 的主要风险,与一般人群相比,DM 患者的 PAD 患病率增加了两倍以上。DM 患者的临床表现也与一般人群略有不同。此外,DM 中的 PAD 可能导致糖尿病足溃疡 (DFU),从而诱发高血糖急症,并导致住院增加、生活质量下降和死亡。尽管PAD在流行病学和临床上具有重要意义,但其在很大程度上仍未得到充分诊断,因此治疗不足,可能是因为其在很多病例中无症状。我们一般强调神经病变作为DFU的病因,但PAD同样重要。本综述审查了糖尿病患者下肢PAD的流行病学、病理生理和诊断,并将其与一般人群联系起来。此外还介绍了近期在PAD管理方面的创新。
”
核心提示
外周动脉疾病(PAD)是溃疡不愈合、下肢截肢和死亡的主要原因,特别是在糖尿病患者中。PAD与糖尿病足病之间的不祥关联在很大程度上被低估了。因此,诊断不足,治疗不足。
介绍
糖尿病(DM)已经成为一种流行性疾病,影响着发达国家和发展中国家各种社会经济群体的人们。在全球范围内,近5亿人患有糖尿病,预计在未来25年内将增加50%以上[1]。可归因于该疾病的无数慢性并发症导致巨大的身体、精神和经济负担。并发症主要是血管性的,导致视网膜、神经和肾小球出现糖尿病特异性微血管病变。其他是大脑、心脏和下肢的动脉粥样硬化性大血管病变[2]。
下肢并发症很常见,在世界许多地区呈上升趋势,影响全球约1.31亿人,估计全球患病率为1.8%[3]。它们显著影响DM患者的发病率和死亡率,有时导致腿部溃疡和截肢,其特征通常为身体残疾,生产力下降和情绪障碍。尽管人们非常重视神经病变,但导致腿部溃疡和截肢的一个同样重要的因素是外周动脉疾病(PAD)[2,4-6]。当前,PAD诊断不足,因此可能治疗同样不足。
在DM中,下肢的动脉是主要受累的动脉;最常见的是远端动脉,尤其是足背动脉[8]。本文讨论了下肢动脉粥样硬化性PAD的病理生理学、其在DM中的流行病学及其治疗。还介绍了其管理方面的最新进展。
PAD在糖尿病中的流行病学
PAD的患病率取决于所采用的诊断测量方法、测试的临界值、评估的肢体和研究的人群[9]。已使用间歇性跛行 (IC)、触诊下肢血管和踝臂指数 (ABI) 测量进行评估。无论使用何种测量方法,患病率通常随着年龄的增长而增加。IC是PAD的主要症状,在Framingham心脏研究中约有1.5%发生。在所有年龄组中,男性的发病率是女性的两倍[10]。此外,在涉及老年人群的鹿特丹研究中,1.6%的参与者报告了IC,但在同一队列中,由ABI<0.9定义的PAD患病率为19.1%[11]。在这两项研究中,男性的患病率都较高。与使用ABI获得的PAD相比,使用IC的PAD率通常较低[11-13]。
在社区研究中,使用ABI评价的PAD的患病率随人群、临界值、所用踝部血管和腿部不同而不同,在一般人群中,其值范围为4.3%至9.0%[14,15]。在一项系统评价中,评估了基于社区的PAD全球患病率研究(使用ABI ≤ 0.9)及其危险因素,患病率因研究区域和性别而异。在高收入国家的男性中,以及在低收入和中等收入国家的女性中,这一比例较高[16]。某些因素会影响对糖尿病患者PAD的准确评估。PAD通常是无症状的;周围神经病变的存在(DM的常见并发症)可能会扭曲疼痛感知,IC的存在和外周脉搏的缺失是不充分的诊断指标[8]。
在医院研究中,PAD在糖尿病患者中的患病率是无糖尿病患者的2-7倍,糖尿病患者的患病率在9%至55%之间[5,17-19]。在一项涉及约3000名40岁及以上成年美国人的全国性调查中,与一般人群相比,PAD在糖尿病患者中的患病率高出两倍[20]。此外,对糖尿病患者和非糖尿病患者中PAD进行比较的研究的系统综述报告说,PAD在糖尿病患者中的比例在20%至50%之间,而在无糖尿病患者中为10%至26%[21]。此外,正如在一般人群中所见,PAD的患病率因所使用的诊断方法(IC、血管触诊或ABI)而异[19]。
足部溃疡导致的下肢截肢是残疾的主要原因,特别是在糖尿病患者中。足部溃疡患者比无溃疡患者更容易出现PAD,随之增加死亡率和下肢截肢[22-25]。
PAD的危险因素
PAD的主要危险因素,如DM,高血压,吸烟和高脂血症,也会导致冠心病(CHD)和脑血管疾病(CVD)。然而,这些风险对血管疾病的影响是不同的[26-28]。在最近的一项系统评价中,评估了基于社区的PAD全球患病率和危险因素研究,DM在主要风险中排名仅次于吸烟,高血压和高胆固醇血症紧随其后[16,29]。在国家健康和营养检查调查中,吸烟和DM也是PAD最重要的危险因素,比值比分别为4.5和2.7[14]。
在其他基于社区的研究中,糖尿病也被列为PAD发生和进展的危险因素,其他传统风险包括年龄,吸烟,高血压,高胆固醇血症和低肾功能[11-13,30,31]。它增加了下肢截肢、住院和死亡率[21,22,26]。虽然PAD 在无糖尿病患者中的主要危险因素仍然显著,但在糖尿病患者中也发现了其他关联。它们包括更长的DM持续时间、高糖化血红蛋白(HBA1c)水平、腹部肥胖、男性性别和神经病变[18,19,22,32]。
病理生理
DM中PAD的核心病理生理学主题是动脉粥样硬化过程。它从动脉粥样硬化发生开始,并发展到最终的阻塞和血流减少。在所谓的亚临床动脉粥样硬化中,病理变化可能早于空腹血糖和DM受损的诊断[39]。这些变化与在DM患者的其他血管床中观察到的变化相同。在动脉粥样硬化的开始中已经确定了几种致病机制,包括内皮功能障碍,炎症,血小板聚集和血管平滑肌细胞(VSMC)功能障碍[40]。图1显示了这些因素的示意图以及它们如何导致 PAD。
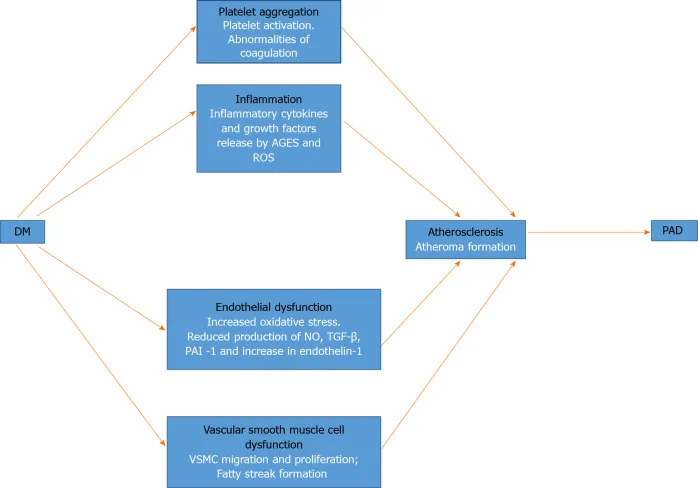
图 1:糖尿病外周动脉疾病病理生理学示意图。发病过程及其机制分别以黑白两种形式显示。AGE:晚期糖基化终末产品; DM:糖尿病; NO:一氧化氮; PAD:外周动脉疾病; PAI-1:纤溶酶原激活剂抑制剂-1; ROS:活性氧; TGF-β:转化生长因子-β; VSMC:血管平滑肌细胞。
血管内皮功能障碍是DM动脉粥样硬化的标志,它源于多种相互关联的致病因素。首先,慢性高血糖激活休眠的多元醇途径。这导致活性氧的氧化应激增加,这是由辅因子烟酰胺腺嘌呤二核苷酸磷酸盐和谷胱甘肽减少引起的[41,42]。慢性高血糖也会导致晚期糖基化终产物的产生,这导致引起血管损伤的炎症细胞因子和生长因子的形成[42]。此外,高血糖诱导蛋白激酶C的活化,其对基因表达有各种影响。蛋白激酶C负责激活核因子κB,这是一种激活多种促炎基因的转录因子[42,43]。由此产生的效果是减少一氧化氮(NO)的产生,一氧化氮是一种有效的血管扩张剂;转化生长因子(TGF)-β和纤溶酶原激活剂抑制剂(PAI)-1。血管收缩剂内皮素-1的产生增加。NO通过调节白细胞 - 血管壁相互作用并抑制VSMC迁移和血小板活化来减少炎症[40]。这些异常在没有NO的情况下,导致内皮通透性增加,白细胞趋化性,粘附和迁移到内膜,从而引起炎症。还有低密度脂蛋白(LDL)迁移到内膜中,在单核细胞内被氧化形成泡沫细胞,这是动脉粥样硬化形成的最早前体。
内皮损伤和高血糖是血小板粘附、活化和聚集的激活因子。有高血糖时,血小板的葡萄糖摄取不受控制,导致血小板活化并通过释放活性氧增加氧化应激[40]。此外,高血糖与凝血异常有关,例如抗凝血酶和蛋白C的浓度降低,纤维蛋白溶解功能受损以及PAI-1的过量产生[40]。因此,血小板活化和聚集是动脉粥样硬化发展的重要因素。
高血糖也通过内皮损伤和内膜炎症的影响与VSMC功能障碍有关。促炎介质(如血小板衍生生长因子 (PDGFs)、血管内皮生长因子和在内膜炎环境中释放的细胞因子导致 VSMC 迁移和增殖。VSMC和内皮泡沫细胞的组合随后导致脂肪条纹的发展,这些条纹被重塑为动脉粥样硬化斑块。斑块是通过PDGF和TGF-β的介导作用产生的胶原蛋白和细胞外基质的结果[40,44]。动脉粥样硬化斑块的大小增加,导致血流阻塞和减少,是DM患者PAD和其他血管床中动脉粥样硬化的标志。
诊断评估
病史和体格检查
所有DM患者的病史应询问PAD的危险因素,例如高血压、血脂异常、吸烟、肥胖和DM的持续时间。糖尿病患者超过10年的患者更容易患PAD的风险[19,31,45]。同样,较长的持续时间和暴露于更高水平的其他因素(高血压,血脂异常,吸烟,肥胖)会增强PAD的风险[31]。病史采集还应关注是否存在其他大血管并发症,如 CVD 和 CHD,因为它们是等效的。PAD的症状包括约10%的患者有IC; 休息时疼痛,提示严重肢体缺血,约50%的患者无症状[46]。
ABI
ABI是PAD的敏感和特定的筛查工具。它在检测PAD方面具有90%的敏感性和98%的特异性[47]。

双工超声
双工超声是常规和多普勒超声的结合。它被认为是用于检测血管病变的部位和严重程度的一线影像学方法[45]。
计算机断层扫描和磁共振血管造影
血管造影适用于计划进行血运重建的患者,以指导最佳的血运重建策略。
治疗
DM中PAD的管理包括症状控制和降低心血管(CV)事件的风险。管理包括心血管危险因素治疗和生活方式的改变,如定期体育锻炼、促进健康饮食、减轻体重和戒烟。如果由于致残症状或存在危及生命的慢性缺血而导致药物治疗失败,则需要进行血运重建。
- 锻炼
- 他汀类药物
- 抗血小板治疗
- 血管扩张剂
- 血糖控制
- 血压控制
- 血运重建
- PAD管理的最新创新
结论
糖尿病是 PAD 的主要风险,导致发病率和死亡率增加。患病率的特征是其他心血管并发症的风险增加、住院人数增加、腿部溃疡和截肢致残、生产力下降和生活质量下降。
在有风险的糖尿病患者中及早发现 PAD 对于降低发病率和死亡率至关重要。高危糖尿病患者包括老年患者、糖尿病持续时间超过 10 年的患者、高 HBA1c 患者、肥胖和神经病变患者。ABI是一个高度敏感和特定的简单工具,用于在DM中筛选PAD。它作为后续工具也很有价值,并且对于CV风险进行分层[45]。
预防有症状患者的CV事件和症状控制是DM中PAD治疗的重要支柱。它们应包括CV危险因素的治疗和PAD的治疗,包括药物治疗和非药物干预、以及药物治疗失败时的血运重建。
开放手术曾经是血运重建的主要手段,然而,血管内治疗最近已经极大发展以改善结果,随着新的创新的发展,如DES,CB,自膨胀支架和冷冻成形术球囊。需要更多的研究来评估使用这些较新的血管内治疗方法的生活质量和伤口愈合,并比较有症状患者的手术和血管内血运重建[45]。
内容转载自@慢伤前沿公众号!
