
西方国家为了加强院内PIs的预防,将预防医院获得性压力性损伤(PIs)作为护理质量的关键评价指标之一,且设置了财务方面的惩罚。由于护理不当而导致的院内PIs,甚至会带来巨大的诉讼风险。
PIs会造成不适和疼痛,降低患者生活质量,同时可能延长患者住院时间和健康花费。躺或坐时会因为床/椅子传导的压力导致身体特定部位软组织变形,造成受累区域的缺血。高或持续的压力引起的不适会刺激个体改变体位,但有些患者无法感受到疼痛和作出反应。在无法自己改变体位的患者中,PI发生率高出2.6倍;因此护士需要帮助他们变换体位。
最常见的降低PI风险的策略是2小时体位变换(翻身)。然而,所需的翻身频率并未经过充分研究,因而指导护理实践的证据基础相对薄弱。今天我们来聊聊翻身频率、和降低PI风险的最佳体位和设备。
历史背景
每2小时翻身(2-hourly turning)一直被常规推荐和执行。历史上,该翻身频率是在19世纪克里米亚战争时护士护理受伤战士时所用规则。南丁格尔并没有在其著作中指定翻身时间间隔,而其他一些医护作者确实有提到2小时翻身。二十世纪进行的科学实验研究了2小时翻身对压力的作用,影响了对这一翻身安排的重视程度。然而,这些研究是关于未缓解的压力,每2小时翻身被建议用于所有临床情况,并没有考虑压力的强度或患者的状况。目前我们知道了患者因素和临床情况多有不同,因此必须根据实际需要决定翻身频率。
体位变换的目的
体位变换涉及改变患者躺和坐的体位,以实现压力缓解或再分布、和改善舒适度。尤其需要关注减少易损部位如骶尾、臀部和足跟受压时间和强度。研究显示上述部位是院内获得性PI的最常见部位.
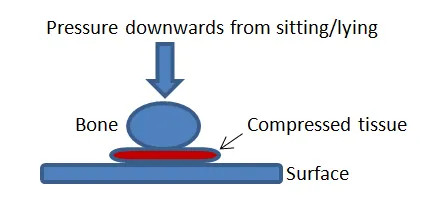
研究显示体位变换能有效减少PI风险和发生。基于患者的风险评估评分,表1显示了摆放患者体位时需要主要考虑的因素。

关于体位变换频率的研究
针对PI预防中翻身频率的研究相对缺乏。有研究显示移动受限病人PI发生风险高,而定时每2小时翻身可以有效降低PI发生率。第一个关于翻身的护理研究(Norton et al 1975 cited by Lyder and Ayello 2008)被认为创造了2小时翻身的金标准,其研究认为高龄成年人每2-3小时翻身相比于更低频率发生溃疡要少。
后来的研究对于实际体位变换频率的结果有所冲突,但使用适宜的支撑面可以将所需翻身频率减少至4到6小时1次(Rich 2010; Vanderwee 2006; Defloor 2005)。美国的专家组未对每2小时翻身的适用性或标准达成共识,但仍将2小时翻身作为过渡指南(Black 2011)。
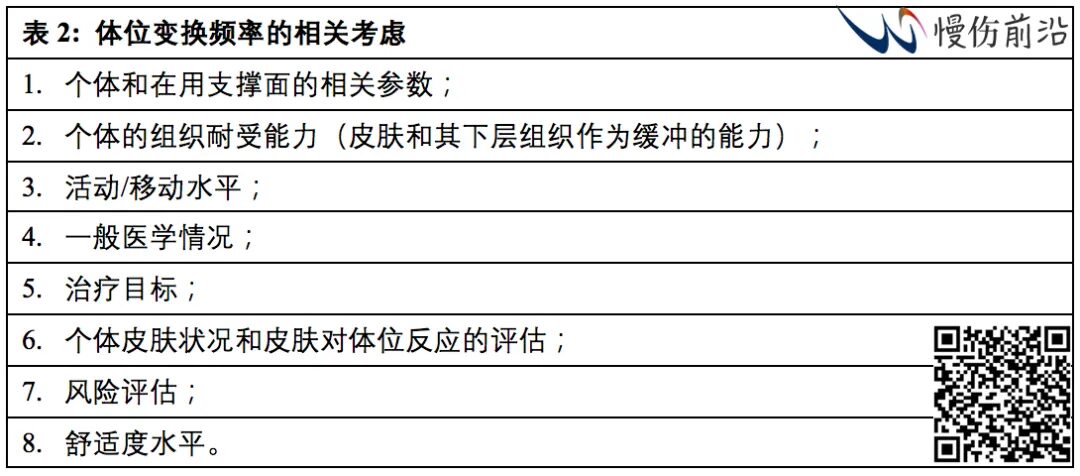
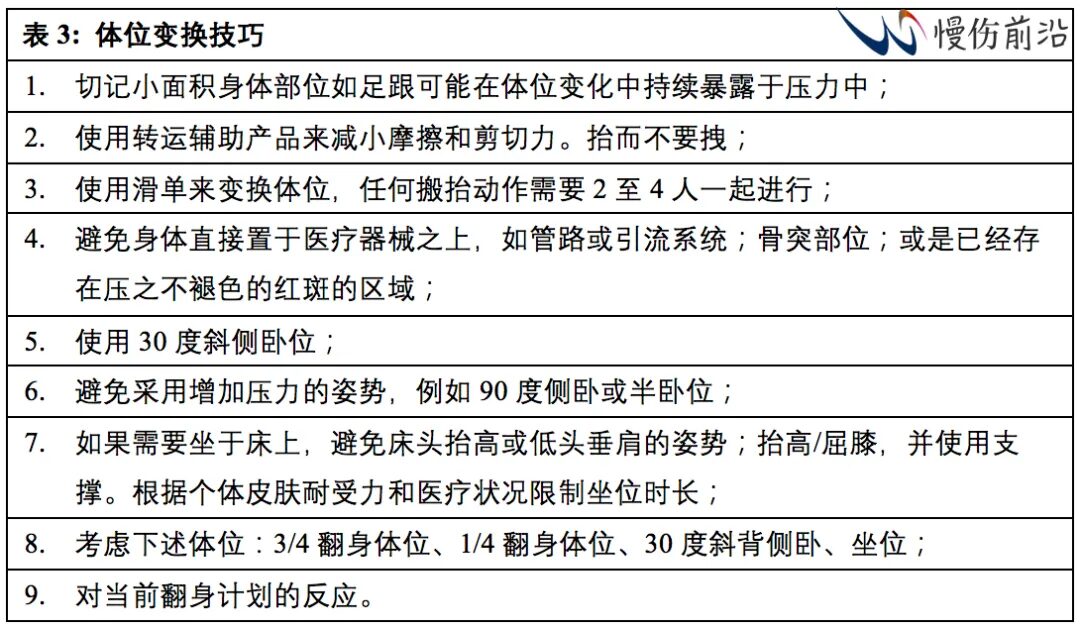
已有的证据支持使用风险评估工具和执行与患者PI风险评分相适应的预防策略计划的重要性,同时须定期评估患者对计划的反应。表2所列为决定翻身频率的最佳实践考虑。表3所示为体位变换的技巧。
有针对老年护理机构老人群体的研究(J Bioeth Inq. 2019 Mar;16(1):17-34.)发现,对认知障碍和移动受限的老人群体,即便提供每2小时翻身,7/24,依然有1/3的高危患者发生了PIs。因此不能简单遵循2小时翻身的规则,而应该根据患者情况制定适宜预防策略,如提供有效的减压措施(如支撑面)。研究者指出通行的每2小时翻身会干扰患者自然睡眠节律,造成患者激惹和痛苦,且未能有效防止压力性损伤的发生。研究者甚至说该实践是机构对老年人的无意识的伤害。但专家表示对于PI发生风险高的患者,体位变换是需要的,而翻身频率依赖于多种因素,包括患者的评估风险、舒适度和医学情况等。
支撑面
不能孤立考虑体位变换,还应该使用适宜的支撑面,这些产品可以将压力在更大身体面积上进行再分布或主动改变局部受力时间来达到降低压力传导的效果。适宜支撑面的使用似乎会增加成本,但可以减少体位变换频率,从而降低护理人力成本、改善患者舒适度、缩短住院时间和更好地防止院内PIs的发生。支撑面的选择应该根据患者的PI风险水平来决定。研究显示高规格床垫可以有效防止PIs,因此可以考虑作为易感患者的标准。尽管没有足够的证据证明被动(持续低压)和主动(交替压力)有源支撑面的有效性,这些产品被选择性地用于PI高危患者。表4列出了体位管理所需的设备。

30度斜侧位(30° lateral tilt)
30度斜侧位推荐用于减少对骶尾部受压。高频的30度斜侧卧体位改变相比于低频的标准90度体位,可以减少护理时间和改善患者预后,因此具有更好的性价比。

骶尾是“三重危险”部位,无论翻身规律如何,骶尾部可能会持续与支撑面接触,尤其是当采用床头抬高或半坐位时。即便进行2小时体位变换,骶尾部依然会存在经皮氧分压低的情况。将患者翻滚至轻微斜侧位(30度),前或后方给与支撑,可以缓解骶尾部受力,而同时不引起髋部和肩部过高受力。对体位的支撑应确保稳定、舒适,否则患者可能自发变回仰卧位。通过左右移动支撑物,可以变换几种体位而不需要用力移动患者。
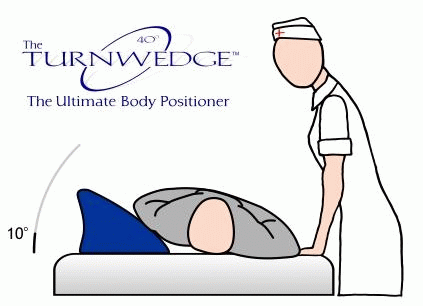
使用30度斜侧卧位进行体位变换更快捷,且在一半的情况下可以由一名护士完成,相比于90度侧卧,显著减少PI的发生。
足跟
足跟被认为是PI发生的最常见部位,针对足跟PI的教育较少时,其发生率就会上升。在执行体位变换时,应采用积极的足跟PI预防措施。

坐位
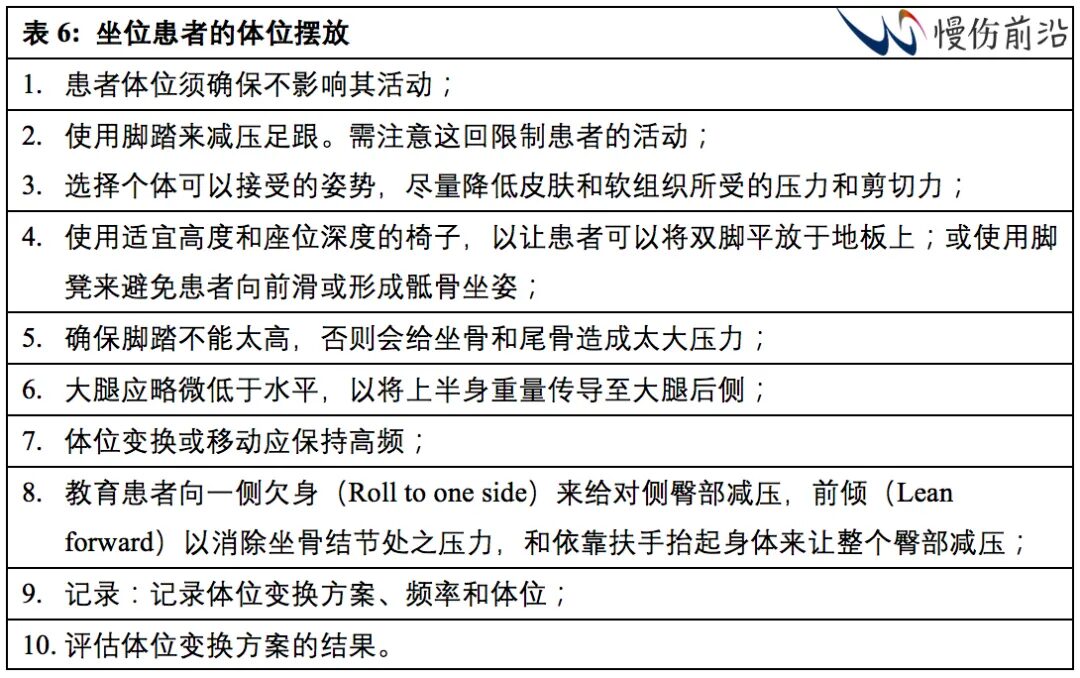
坐位时压力会集中于坐骨结节处而造成问题,应该指导患者每8分钟进行小的挪动或体位移动,或至少每15分钟。泡沫、空气和液体坐垫可以实现压力再分布,但应该根据个体需求配备。表6所列为坐位患者的体位变换。
重症患者体位变换
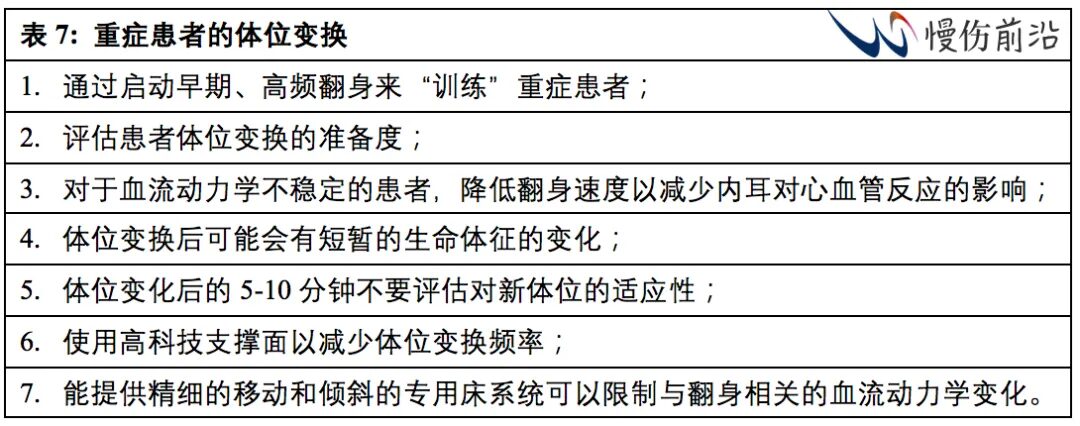
重症患者通常发生PI的风险较高,应给予高质量的支撑面。规律的2小时体位变换能降低重症患者中早期PI的发生(Still 2013)。有证据显示对血流动力学不稳定患者进行体位变换是安全的,且对于防止不良结果和长期后果是必要的。表7所列为重症患者的体位变换。
体位变换是PI预防的关键组成,当所有团队成员尽职负责和教育患者/家属共同参与时可取得最好效果。完全的体位变换并非总是必要,小的身体移动也有效。针对患者情况制定个性化预防策略,并定期评估和修正。
内容转载自@慢伤前沿公众号!
