

过去30年中,糖尿病足治疗经历了很多变化,但总体目标和效果本质上没有大的改变。糖尿病患者的数量快速增加,但近年来开发出来的新的方法和产品却并未被证明有效提高了治疗效果。虽然新技术也非常重要,多学科合作的临床工作模式才是关键所在,应该是临床工作者优先考虑的问题。尽管取得了一些进展,但我们仍须加倍努力来面对旧的和新的挑战。

今年是我做医生的30个年头,作顾问医生20年,有超过26年的糖尿病足诊疗经验。如果我20年前写这篇文章,国民保健服务(National health service, NHS)框架的名字或许会不同,但其目标不会改变。在我从事糖足诊疗的过程中,我看着“潮流”(不同的诊疗手段和方法)起起伏伏,但总体的治疗效果却没有变化。局部、地区和国际截肢率仍然存在很大差异,最高和最低之间足足差了2倍以上,而完全整合的多学科合作诊疗模式(Fully-integrated multidisciplinary care)仍然只被少数机构采用。过去几十年虽然取得了一些进步,但远远不够。
整合多学科糖尿病足管理(Integrated foot care)
多学科糖尿病足管理的原则源于美国麻风病医疗机构(American leprosy clinics),尤其是Carville的Hansen疾病中心。然而在英国和欧洲,第一篇描述整合多学科糖尿病足管理团队(Integrated multidisciplinary foot care team, MDFCT)可以减少糖尿病足溃疡相关截肢的文章发表于1986年(Edmonds et al)。King’s大学医院集团的经验证明了专门的糖尿病足门诊可以使截肢率降低一半。后来出现了许多有类似结论的文章。下图是一美国医疗机构使用的糖尿病足诊疗流程和方案,供大家参考(慢伤前沿)。
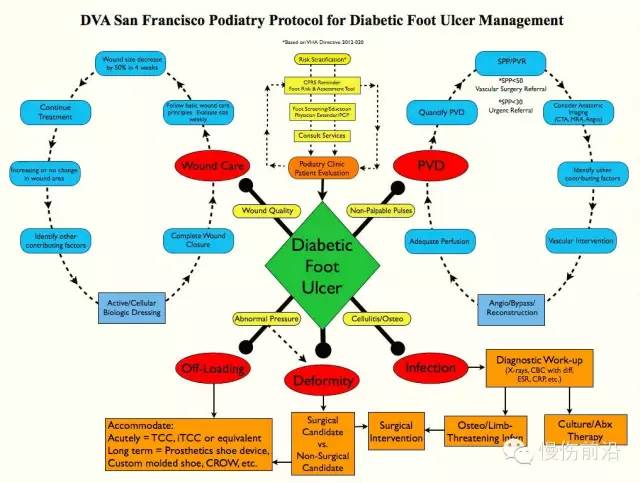
不同学科包括糖尿病、足病、矫形和相关外科等协同工作,对于糖尿病患者的截肢率和治疗效果有重要影响(SIGN,2010)。超过一半以上因糖尿病相关原因入院的患者都是因为活动性足部疾病(National diabetes inpatient audit, 2012)。如果没有专业团队管理,足病患者不仅住院时间长,而且治疗成本高。尽管医疗机构中不同专业的人员一应具全,但都散在不同科室。尽管住院时间和长期治疗成本的改善足以让管理层设立专门的团队,但能够将不同学科的人整合在一起却不易,最好由富有热情的糖尿病专家领衔。因此,为了改变糖尿病足治疗效果差异较大的局面,我们需要培训更多的对糖尿病足感兴趣的糖尿病专家,在每个医疗中心都设立MDFCT。我认为这个目标是可以实现的,但现实并非如此,根据英国糖尿病住院患者审计报告(2012),至少30%的英国和威尔士NHS医疗机构没有MDFCT。
伤口治疗方法的变迁(Fashions in Wound Care)
伤口治疗也具有趋势和潮流变化。新的技术和产品不断更新迭代,现在所用的银敷料等在不久的未来或许就会不再被使用,生物膜的问题或许只是21世纪的记忆。生物工程学、伤口床准备、湿性伤口愈合和高压氧治疗等都是现在较为热门的概念,但是又能持续多久呢?如下图所示的众多产品,哪一种的生命力会最长呢?
主要的问题在于,除了少数例子外,大部分技术创新都缺乏足够的证据支持其治疗效果。循证医学是近年来出现的概念;在此之前,临床工作者主要根据自己的经验决定治疗措施的选择。伤口治疗尤其如此。在影响糖尿病足愈合的多种因素中,减压、感染和血循环障碍可能比敷料对于愈合的影响更大。因此,除非敷料具有真实的魔力,通常需要100个、可能1000个病人才能证明其对于伤口愈合有显著效果。正因为这个原因,大部分公司都依赖案例报告和坊间证据来推广其产品。CoChrane系统评价和Nottingham一组研究人员得出结论认为没有足够证据证明新型、价钱更贵的敷料在治疗足部或腿部溃疡方面优于老的、简单的敷料(Cullum et al, 2001; Game et al, 2012; Jeffcoate et al, 2009; O’Meara et al, 2000; Storm-Versloot, 2010)。
没有足够证据证明新型敷料的绝对优越性并不表示它们相比已有敷料没有改进和提高。但通常最终还是靠个人经验和局部小型试验来确定新产品是否具有医护人员希望的效果。然而,这并不能解释过去二十年中一些产品的普遍接受和弃用。有两个非常显著的例子:生物工程产品和银敷料。
生物工程敷料(Bioengineered dressings)
人们在上世纪90年代开始了解慢性糖尿病伤口的微环境,科技的进步是人们有了征服慢性伤口的力量和勇气。Becaplermin凝胶是一种血小板来源的生长因子,是第一种进入市场销售的用于治疗足部溃疡的生长因子。人们对其寄予厚望,希望能更快地治愈更多的伤口,但试验的结果却并不足以支持其广泛推广应用,而通常仅用于很复杂的难愈伤口,而试验的结果从未能被复制。同样,Dermagraft、Apligraf、Graftjacket和患者来源的细胞培养合成皮肤替代物等一批辅助伤口愈合的产品,大部分都未能得以推广,除了缺乏临床证据外,高昂的价格,即便是富足的欧洲也无法负担。我作为Dermagraft的早期使用者,感觉患者的选择非常重要,部分患者效果不错,但性价比不高。

在英国NHS体系中,使用昂贵的治疗手段很少能够取得估计的总体成本节约。因此,大家更多的把重点聚焦于效率的提升,期望用同样的钱治疗更多的患者,但现实总是背道而驰,因为需求几乎是无限的,但资源总是有限的。另一些治疗手段,包括Versajet水刀和局部负压伤口治疗系统,也在努力证明其能提高治疗效率,但最终也很难得到强有力的证明。但对于临床医师来说,患者个体利益、患者选择和临床有效性对其选择治疗方式更有参考意义,但愿更多的厂方代表和公司能看到这一点。
所有这些产品在英国都只是昙花一现。和上面的情况类似,含银敷料的起起伏伏是伤口治疗产品发展中一个有趣的现象。20世纪早期时,人们知道银离子可以抑制细菌生长,到了60年代晚期,水杨嗪银敷料出现。但起初银敷料并未在糖尿病足溃疡中广泛使用,直到90年代晚期和21世纪初,严重定植概念出现,认为细菌高负荷抑制了伤口愈合,但还没有达到引起感染的水平。这一概念的深入人心直接推动了各种含银敷料的出现,用以应对严重定植伤口。很快,几乎每个伤口公司都出品了自己的银敷料,几乎每一种敷料都有了含银版本。临床医师也乐此不疲,认为其可以降低感染率,银敷料的销售额呈指数上升。然而,两篇系统综述报道了局部应用抗菌剂缺乏足够的证据,很快导致大家对银敷料的使用产生了广泛质疑(O’Meara et al, 2000; Storm-Versloot, 2010)。由于没有全国统一的数据库来记录产品使用结果,单一单位又无法积累大样本数据来证明一种产品的效果,因此很难形成有说服力的临床证据。有趣的是,中国SFDA要求国外厂商提供严格的检测数据和临床证据,以证明含银敷料的安全性,但大部分厂商无法提供,当然国内厂家就更没有了,这也是目前含银敷料难以通过SFDA批准的主要原因。
清创的变迁(Fashions in debridement)
外科清创被认为是糖尿病足管理的基石,多年来一直未变,尽管有很多创新出现。其中最引人瞩目的算是Versajet水刀系统,利用高速水射流来清除伤口床坏死组织。我自己的病房早年也购入该设备,清创效果虽然很好,但清创时间的改善却有限,因为设备设置需要一定时间,目前我们水刀使用率不是很高,反而用刀片或蛆更多。
截肢率居高不下
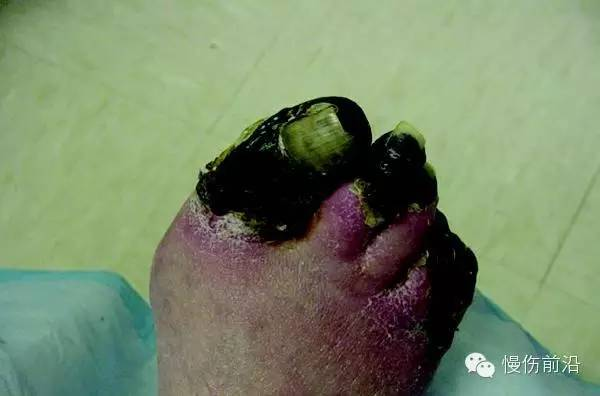
1989年是我开始治疗糖尿病足溃疡的第一年,St Vincent宣言(发表于1990年)宣布要消灭一半糖尿病足溃疡相关的截肢,这一目标作为Putting Feet First运动的一部分再一次被确认(Diabetes UK, 2013)。如本文第一部分所描述,通过设立MDFCT,一些地区已经取得了很大的成绩,但在全国范围内还远未实现。距离目标最接近的是苏格兰地区。然而,由于糖尿病患者数量的增加,以及病人寿命的延长,而且增加的患者多为II型糖尿病,通常伴有动脉疾病,因此截肢的风险很难控制。截肢的总数并没有下降,可能这一问题在近期和将来仍然是我们的巨大挑战。

内容转载自@慢伤前沿公众号!
